قلب یک ساختمان عضلانی است که در تمام طول عمر یک انسان می تپد و خون را به اعضای بدن می رساند. خود قلب نیز با توجه به کاری که انجام میدهد، همانند بقیه اعضای بدن ، احتیاج به اکسیژن و مواد غذایی دارد که باید از طریق خونی که خود قلب پمپاژ می کند، تامین شود. عروق خون رسانی کننده به قلب که از ابتدای شریان اصلی بدن یعنی آئورت ، جدا می شوند ، عروق کرونری نام دارند.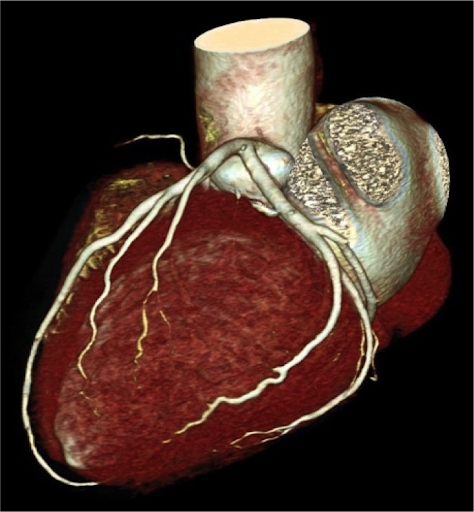
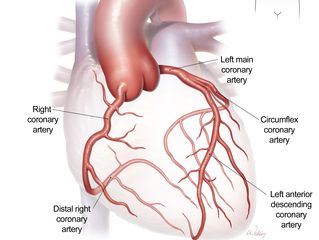
قلب در حالت نرمال سه عدد رگ کرونر دارد:
شریان Left Main ، که منشا دو رگ LAD , Lcx است.
شریان Left Anterior Descending LAD ، که دیواره قدامی قلب را خون می دهد
شریان Left Circumflex LCX ، که دیواره جانبی و پشت قلب را خون رسانی می کند
و شریان Right Coronary Artery RCA ، که سمت راست و تحتانی قلب را خون می دهد.
قلب از بافت های پر عروق بدن می باشد و با توجه به این که ذخایر انرژی زیادی ندارد ، به شدت به جریان خون داخل عروق کرونری وابسته است و در صورت تنگی یا انسداد آنها فورا دچار کمبود اکسیژن و مواد غذایی خواهد شد. به نرسیدن خون به قلب اصلاحا "ایسکمی" گفته می شود که می تواند موجب از بین رفتن سریع عملکرد سلول های قلبی ، ایجاد آریتمی قلبی و حتی مرگ یا نکروز بافت قلبی شود.
ایسکمی یا کمبود اکسیژن در سلول های قلب دو علت عمده دارد:
1- نرسیدن اکسیژن کافی به سلول های قلب
2- افزایش نیاز سلول های قلب به اکسیژن
نرسیدن اکسیژن به سلول های قلب
راه رسیدن اکسیژن ومواد غذایی به قلب از طریق عروق کرونر و به وسیله خون داخل آن است. در شرایطی که رگ قلب مسدود شود یا به هر دلیل دیگر ، نتواند خون کافی به عضله قلب برساند ، ایسکمی ایجاد خواهد شد. هم چنین اگر خونی که به عضله قلب می رسد ، خون سالم و پر از اکسیژن نباشد ، بازهم احتمال ایجاد خفگی و ایسکمی عضلات قلب وجود دارد. شرایطی که ممکن است خون انسان حاوی مقدار مناسب اکسیژن و غذا نباشد عبارتند از:
- کم خونی: با کاهش میزان گلبول های قرمز که حامل اکسیژن هستند.
- مصرف سیگار و دخانیات: دود سیگار با از بین بردن ظرفیت انتشار اکسیژن ، عملا تا 50 درصد گلبول های قرمز خون را از رده خارج می کند.
- هوای آلوده و غلظت بالای مونو اکسید کربن
- رفتن به ارتفاعات که غلظت کمی از اکسیژن در آن است.
- بیماری ریوی پیشرفته که مانع تهویه مناسب اکسیژن می گردد.
- افت شدید فشارخون که موجب کاهش قدرت پیش برندگی خون داخل رگ های کل بدن می شود.
- بیهوشی عمومی برای اعمال جراحی که موجب افت فشار خون می گردد.
- مسمومیت با برخی سموم مانند ترکیبات سیانید
در شرایطی کرونر قلب مسدود می شود و مانع رسیدن خون کافی به عضلات قلب می گردد. اگر این انسداد مسیر ناگهانی اتفاق بیفتد ، موجب حمله قلبی یا انفارکتوس خواهد شد و اگر به تدریج صورت بگیرد ، تا رسیدن شدت تنگی به بالای 70 درصد قطر رگ اتفاق خاصی نمی افتد ولی بعد از آن به تدریج شخص ابتدا در فعالیت های بدنی که میزان نیاز اکسیژن قلب بالا می رود (آنژین پایدار) و سپس حتی در حالت استراحت هم دچار درد قفسه سینه خواهد شد ( آنژین ناپایدار). علل تنگی و انسداد کرونرهای قلب عبارتند از:
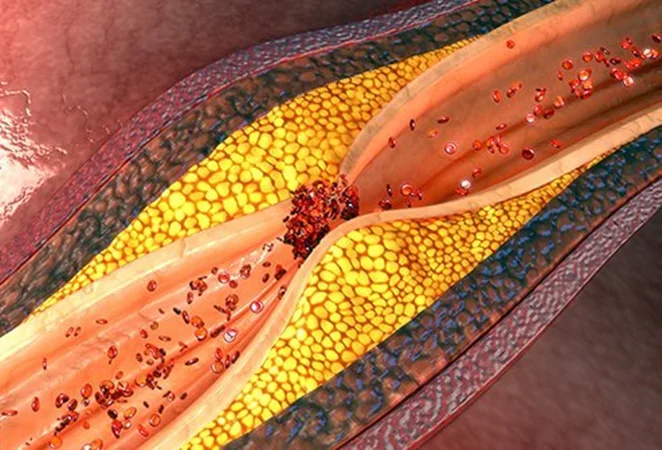
شایع ترین و مهم ترین علت انسداد کرونر رسوب چربی در جدار رگ و ایجاد "پلاک" "آتروسکلروزی" است. رسوب چربی در جدار رگ یک پدیده مربوط به سن است و از دوره نوجوانی می توان رسوب چربی را در دیواره رگ های اصلی بدن مشاهده کرد.
در این بیماری به صورت خلاصه ، چربی موجود در خون - از نوع LDL یا چربی بد - از خلال سلول های لایه داخلی کرونر - یا هر رگ دیگری - وارد دیواره رگ می شود. در آنجا سلول های التهابی سیستم ایمنی بدن این چربی ها را به عنوان میکروب و جسم خارجی شناسایی کرده و التهاب ایجاد می شود و در اثر این التهاب یک لایه از رشته های کلاژن و سلول های عضلانی کوچک در اطراف این توده چربی تشکیل می شود. مجموع این فرایند شاید سال ها به طول انجامد ، البته در بعضی از افراد به دلیل وجود عوامل خطر (Risk Factor) ، این روند بسیار سریع اتفاق می افتد ولی در برخی دیگر به دلیل نبود عوامل خطر شاید تا پایان عمر آنها هم این فرایند تکمیل نشود. به مجموعه این اتفاقات یعنی نفوذ چربی به دیواره رگ ، فعال شدن سیستم ایمنی بدن ، تشکیل لایه های فیبرینی و سلولی محافظ در اطراف توده چربی ، "آتروسکلروز" (Atherosclerosis) و به ترکیب توده چربی LDL ، با رشته های فیبرینی و سلول های عضلانی اطراف آن اصطلاحا "پلاک آتروسکلروتیک" (Plaque) ، گفته می شود.
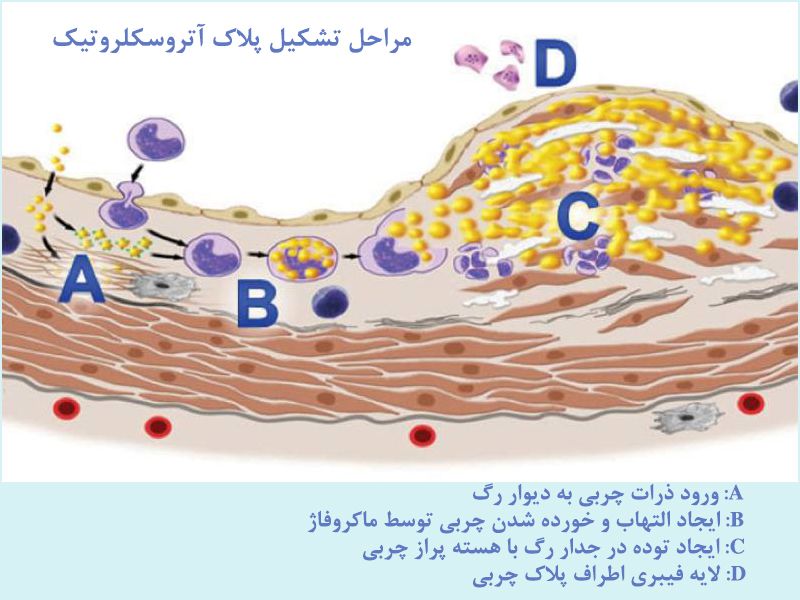
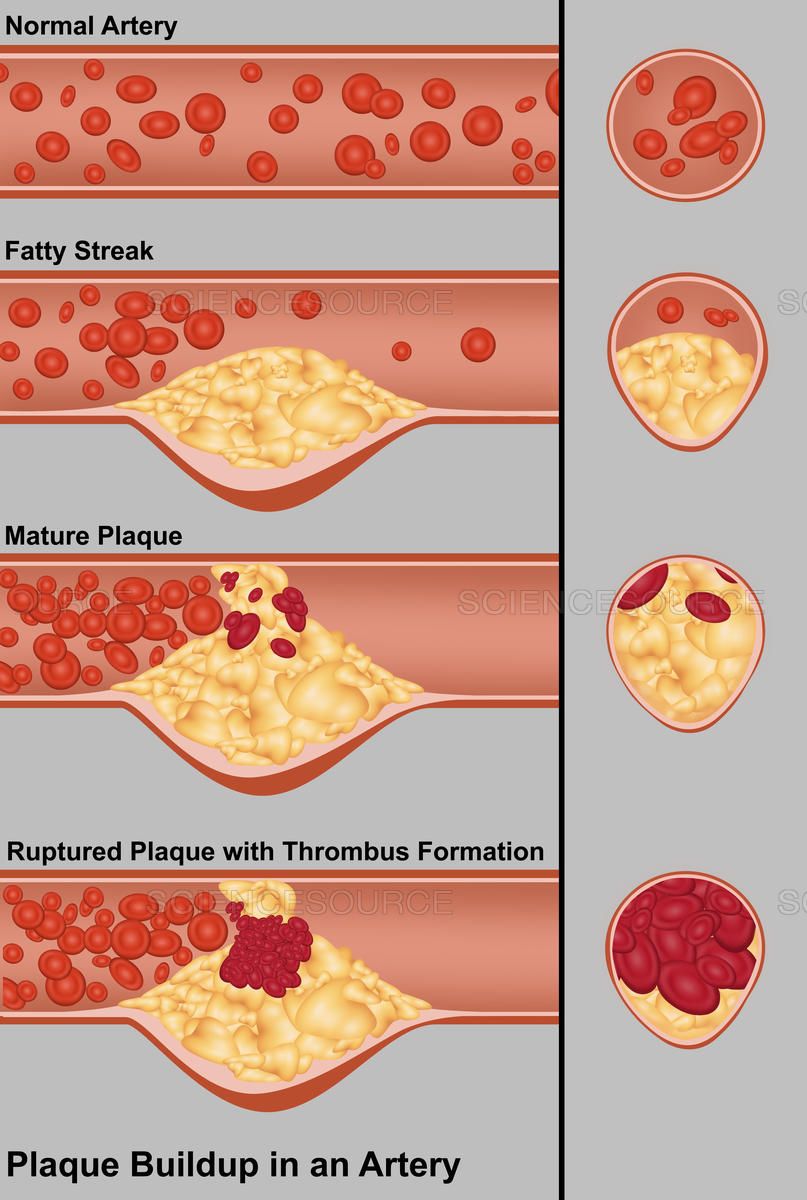
پلاک آتروسکلروزی که در جدار رگ رشد می کند ، رفته رفته به دلیل محدودیت در ضخامت دیواره عروق کرونر ، به سمت داخل رگ برجسته می شود و این مسئله موجب تنگی تدریجی عروق کرونر قلب - یا هر رگ دیگری در بدن - می گردد. پلاک چربی در دیواره رگ یکی از این 4 سرنوشت را خواهد داشت:
- اگر تنگی ایجاد شده کمتر از 50 تا 70 درصد قطر رگ قلب باشد ، مانع عبور جریان نمی شود لذا این افراد فاقد علایم قلبی خواهند بود.
- اگر تنگی ایجاد شده بیش از 70 درصد قطر رگ باشد ، فرد در استراحت و خواب علامتی نخواهد داشت ولی با فعالیت بدنی یا هر حالت دیگری که قلب بیشتر کار کند و نیاز بیشتری به خون داشته باشد ، درد قفسه سینه ایجاد خواهد شد که البته با استراحت و کم کردن فعالیت از بین خواهد رفت. به این بیماری "تنگی عروق کرونر پایدار" یا "آنژین پایدار" گفته می شود (Stable Coronary Artery Disease).
- در تنگی بسیار شدید یا در حالتی که پلاک چربی در اثر رشد سریع شروع به پاره شدن می کند ، بیمار با فعالیت خیلی کم و حتی در زمان استراحت هم دچار درد قفسه سینه می شود که به آن "آنژین ناپایدار" گفته می شود (Unstable Angina).
- اگر تجمع چربی LDL در پلاک آتروسکلروزی به یکباره شدت یابد یا در اثر عواملی مانند التهاب ، مصرف سیگار و دیابت کنترل نشده لایه فیبرینی اطراف توده چربی نازک شود ، پلاک چربی پاره شده و محتویات آن به داخل رگ قلبی خواهد ریخت ( پلاک مستعد پاره شدن - Vulnerable Plaque). در اثر این پارگی پلاک چربی بلافاصله خون در داخل رگ قلبی ، لخته شده و رگ قلب به صورت کامل مسدود خواهد شد. به این حالت از بسته شدن کامل رگ قلب "حمله قلبی" ، "Heart Attack" یا همان "سکته قلبی یا انفارکتوس قلبی" ، "Myocardial Infarction MI" گفته می شود.
 غیر از تشکیل پلاک آتروسکلروزی و رسوب چربی علل دیگر - البته با شیوع خیلی کم - هم برای انسداد و تنگی عروق کرونر وجود دارد:
غیر از تشکیل پلاک آتروسکلروزی و رسوب چربی علل دیگر - البته با شیوع خیلی کم - هم برای انسداد و تنگی عروق کرونر وجود دارد:
- اسپاسم کرونر : که می تواند خودبخودی و یا در اثر مصرف عوامل محرک مانند کوکایین ، شیشه و حتی سیگار روی دهد.
- واسکولیت : بیماری التهابی جدار رگهای بدن
- آمبولی : که در آن لخته خون به جای تشکیل شدن داخل رگ ، از جای دیگری به داخل عروق کرونر می آید.
- پاره شدن لایه های رگ یا Coronary Dissection.
افزایش نیاز سلول های قلب به اکسیژن
در برخی موارد کرونر قلب تنگ نیست و محتوی اکسیژن خون هم کافی است ولی در اثر کار زیاد و نیاز بسیار زیاد قلب به اکسیژن ، درد سینه ایجاد می شود. البته همان گونه که در بالا اشاره شد ، در برخی تنگی های کرونری هم فرد در حال استراحت علامتی ندارد ولی با فعالیت بدنی و افزایش نیاز قلب به اکسیژن ، درد سینه ایجاد می شود. سایر مثال های از این مورد عبارتند از:
- پرکاری غده تیرویید
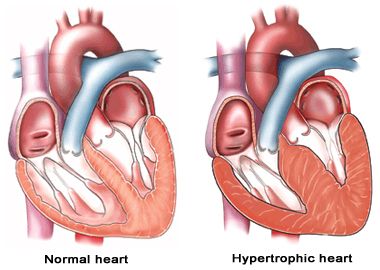
- ضخیم شدن دیواره قلب "هیپرتروفی" در اثر فشارخون بالا.
- تنگی دریچه آئورت
- کاردیومیوپاتی هیپرتروفیک (Hypertrophic Cardiomyopathy HCM).
- فشاربالای شریان ریوی (Pulmonary Hypertension PH).
- انواع تاکیکاردی ها
در هر صورت و تحت هر شرایطی که مقدار اکسیژن و غذای کافی به عضله قلب نرسد ، ایسکمی ایجاد خواهد شد و ایسکمی در وهله اول موجب از بین رفتن کارکرد سلول های قلبی و در ادامه اگر برطرف نشود موجب کوچکتر شدن وحتی مرگ سلول های قلبی خواهد شد که در این صورت نارسایی قلب هم به دنبال آن ایجاد می شود.
یکی دیگر از خطرات مهم ایسکمی در قلب ، ایجاد آریتمی قلبی است. آریتمی به معنی خارج شدن قلب از روند نرمال و طبیعی ریتم انقباضی است. متاسفانه آریتمی هایی که به دنبال ایسکمی قلب روی می دهند از نوع خطرناک و کشنده هستند که می توانند در مدت چند دقیقه منجر به آسیب مغزی و مرگ شوند. "تاکیکاردی بطنی" و "فیبریلاسیون بطنی" دو مورد از آریتمی های شایع بعد از حمله قلبی هستند که اگر در مدت چند دقیقه درمان نشوند ، موجب مرگ بیمار خواهند شد. در حال حاضر شایع ترین علت مرگ انسان ها در جهان و کشور خودمان ایران ، در اثر بیماری های ایسکمیک قلبی و آریتمی های ناشی از آن است. لذا به نظر می رسد آشنایی با بیماری های قلبی ، عوامل خطر ایجاد آنها و روش های پیش گیری و درمان آنها برای همه افراد ضروری باشد.
دکتر امیرفرهنگی - متخصص قلب و عروق - کلینیک قلب من








دیدگاههای بازدیدکنندگان
 ناشناس
ناشناس
385 روز پیشممنون و تشکر
ارسال پاسخ