حتماً در اخبار یا در برنامههای ورزشی مانند فوتبال شنیدهاید که یک ورزشکار وسط بازی دچار ایست قلبی شده و فوت کرده است و به احتمال زیاد این سؤال در ذهن شما ایجاد شده است که چرا باید فردی که به صورت حرفهای ورزش می کند، دچار بیماری قلبی و یا ایست قلبی شود؟! عامل بسیاری از این مرگها و ایستهای قلبی ناگهانی بیماری HCM است.
کاردیومیوپاتی هیپرتروفیک یا به اصطلاح مخفّف انگلیسی HCM، یک بیماری نسبتاً شایع قلبی است که تقریباً یک نفر از هر ۵۰۰ نفر به آن مبتلا می شوند. اهمیّت این بیماری هم از جهت شیوع آن و هم از جهت درگیری و بروز علایم بیماری در سنین جوانی و در محدوده سنّ بلوغ است که نسبت به سایر بیماریهای قلبی که در سنین بالاتر بروز می کنند، اهمیّت بیماری و لزوم توجّه به آن را بیشتر می کند.
در این نوشته سعی داریم با این بیماری مهمّ قلبی آشنا شویم.
کاردیومیوپاتی چیست؟
کلمه کاردیومیوپاتی به معنای آسیب به عضلات قلب است. کاردیومیوپاتیها گروهی از بیماریها هستند که در آنها عضلات قلب به هر دلیلی بیمار می شوند و امکان فعالیت طبیعی را از دست می دهند و در مواردی هم قلب را مستعد آریتمی و ایست قلبی می کنند. بیماریهای اکتسابی یا ارثی مختلفی می توانند آسیب قلبی ایجاد نمایند.
👈 بیشتر بدانیم: کاردیومیوپاتی چیست؟ 🔗
کاردیومیوپاتی هیپرتروفیک چیست؟
در این نوع از آسیب عضلانی یا کاردیومیوپاتی، عضله قلب بصورت مرضی و غیر طبیعی رشد می کند و ضخامت دیواره قلب به مقادیری بیش از حد نرمال می رسد. در افرادی که ورزش می کنند یا در افراد با بیماری فشارخون به دلیل فعالیت منظم و کار زیاد قلب امکان رشد عضلات قلب و افزایش ضخامت قلب وجود دارد ولی این میزان از رشد عضلات هم بصورت محدود بوده و هم اینکه عضلات رشد یافته قابلیت انقباض و فعالیت طبیعی دارند در حالیکه در HCM رشد عضلات قلب هم بصورت بی قاعده و بیش از حد و نامتناسب است و هم اینکه عضله بزرگ شده قلب فاقد نظم و فعالیت نرمال است. رشد قارچ گونه عضله قلبی در بیماری کاردیومیوپاتی هیپرتروفیک از یک سو حفره قلب را کوچک کرده و مانع پر شدن نرمال قلب می شود و از سوی دیگر این عضلات استعداد زیادی برای شروع آریتمی و ایست ناگهانی قلب دارند که با توجه به سن پایین افراد مبتلا به این بیماری و بروز آن در زمان فعالیت بدنی و ورزش، از اهمیت بالایی برخوردار است.
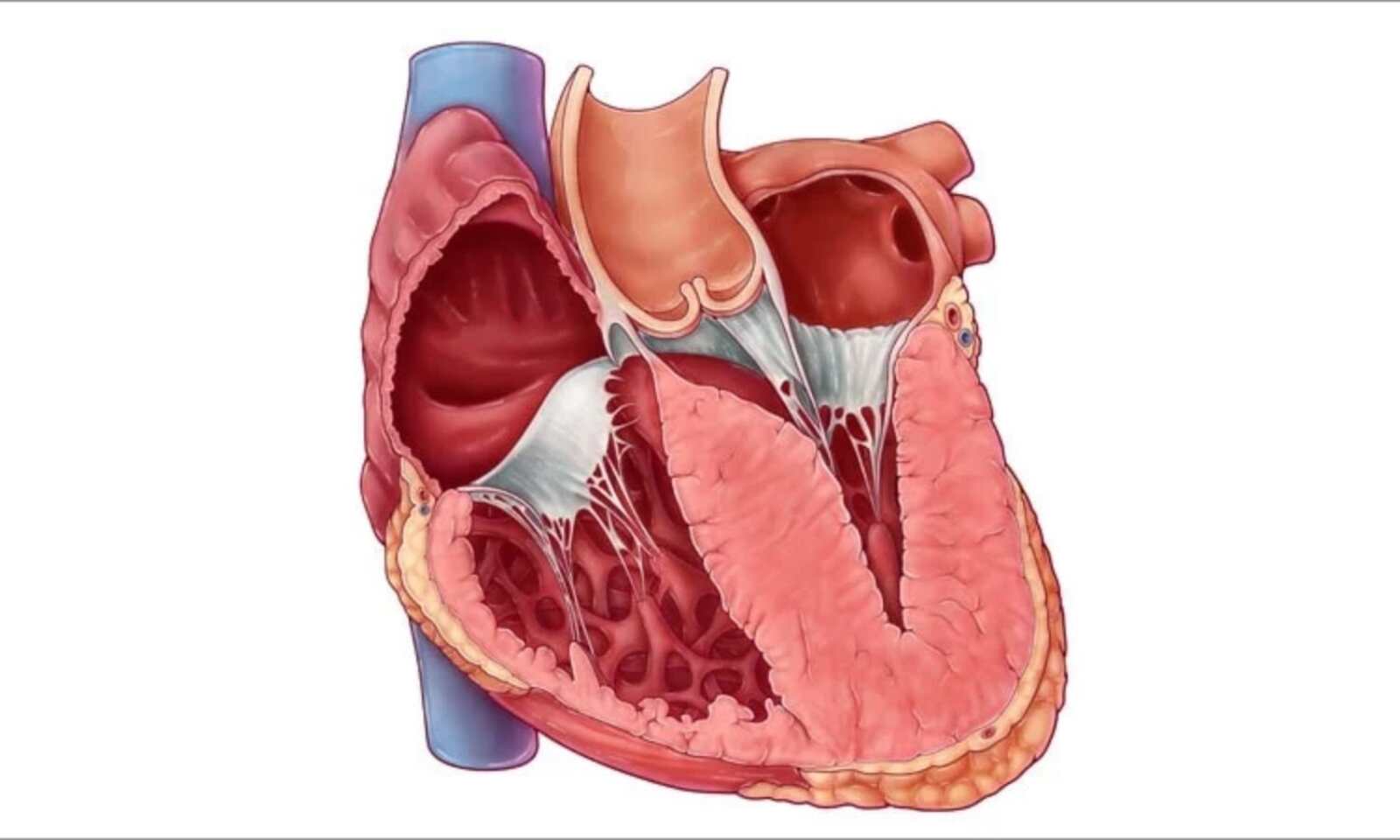
علت بیماری کاردیومیوپاتی هیپرتروفیک HCM
علّت اصلی ایجاد این بیماری تغییرات ژنتیکی است. جهشهای ژنتیکی متعدّدی می توانند باعث ایجاد کاردیومیوپاتی هیپرتروفیک شوند که اغلب آنها الگوی اتوزومال غالب دارند. اتوزومال غالب به این معنی است که حتّی جهش یک ژن از دو ژن روی کروموزوم هم می تواند باعث بروز بیماری شود. این موضوع به این معنی است که در صورت ابتلای یکی از والدین نصف فرزندان دختر و پسر به این بیماری مبتلا خواهند شد ولی نصف دیگر سالم خواهند بود.
در مورد انتقال ژنتیکی جهشهای اوّلیّه هم می توانند بروز کنند. به این صورت که حتی بدون داشتن والدین مبتلا، جهش تازه یک ژن می تواند موجب بروز بیماری در فرزند شود که البته این مطلب کمتر اتفاق می افتد. موضوعی که بیشتر دیده می شود تفاوت در میزان بروز ژن در والدین و فرزندان است. به این صورت که در اثر عوامل داخل سلولی که بروز یک ژن را تنظیم می کنند، احتمال دارد شدّت بیماری در والدین و فرزندان متفاوت باشد و حتی احتمال دارد یک ژن بصورت کامل در یک فرد ظاهر نشود و به این دلیل احتمال دارد در بروز و شدّت بیماری در والدین و فرزندان اختلاف وجود داشته باشد.
جالب است که برخی از انواع جهشهای ژنتیکی که بیماری HCM را ایجاد می کنند، می توانند بیماری شدیدتری ایجاد نمایند و حتی مشخص شده است که داشتن برخی از جهشها و تغییرات ژنتیکی با احتمال بالایی از بروز حملات قلبی و ایست قلبی همراهی دارند. به همین دلیل بررسی و تشخیص نوع ژن مبتلا می تواند در تعیین پیش آگهی افراد مبتلا به این بیماری کمک کننده باشد.
انواع مختلف کاردیومیوپاتی هیپرتروفیک
شایعترین فرم این بیماری بصورت رشد بیش از حد دیواره بین دو بطن و ضخیم شدن سپتوم بین دو بطن قلب بروز می کند. در این حالت از بیماری دیواره بین دو بطن که در حالت طبیعی ضخامت کمتر از یک سانتی متر دارد، می تواند حتّی تا ۳ و ۴ سانتی متر رشد کند و این موضوع باعث می شود تا دیواره سپتوم فضای قابل توجّهی از حفرات داخل قلب را پر کند.
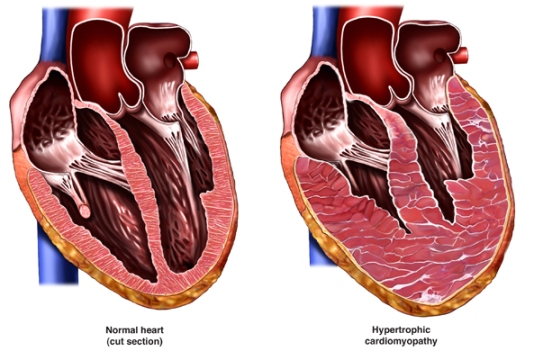
انواع دیگری از این بیماری هم هستند که عبارتند از:
کاردیومیوپاتی هیپرتروفیک انسدادی HOCM
در این نوع از بیماری افزایش ضخامت دیواره بین دو بطن در قسمت بالای سپتوم و ناحیه خروجی قلب روی می دهد. این امر باعث می شود تا غیر از ضخامت قلب و بیماری پایهای قلب، خروج خون از قلب هم دچار مشکل و اختلال شود و حالتی که شبیه به انسداد دریچه آئورت است، پدید میآید. این بیماری اصطلاحاً HOCM یا کاردیومیوپاتی هیپرتروفیک انسدادی نامیده می شود.
سندروم یاماگوشی
این نوع از بیماری HCM در ناحیه نوک قلب و اصطلاحاً ناحیه APEX قلب ایجاد می شود و به HCM آپیکال معروف است - Apical HCM. این بیماری اگرچه در مناطق جنوب شرق آسیا شناخته شده است و در ابتدا هم به نام سندروم یاماگوشی معروف بود ولی در ایران هم شیوع بالایی دارد و بسیاری از موارد بیماری HCM در ایران از این نوع است.
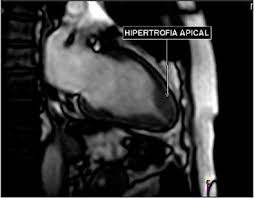
درگیری گلوبال قلب
در این نوع از HCM تمام دیوارههای قلب درگیر هستند و تمام دیوارههای قلب و سپتوم به درجاتی درگیر بیماری هستند.
این بیماری اگر خفیف باشد می تواند با اثرات بیماری فشارخون بر روی قلب یا با تغییرات قلب در افراد ورزشکار تشابه داشته باشد و لازم است با شرح حال بهتر و بررسی بیشتر این بیماریها را از هم افتراق داد.
درگیری ایزوله دیوارهها
در موارد کمتر شایع دیگری که می توان مشاهده کرد، دیوارههای مختلفی از قلب می توانند به نسبت سایر قسمتهای قلب درگیری بیشتری داشته باشند که این موارد با انجام اکوی دقیق و با انجام تصویربرداریهای بهتر مانند MRI قلب قابل تشخیص هستند.
کاردیومیوپاتی هیپرتروفیک از چه سنی شروع می شود؟
این بیماری اگرچه زمینه ژنتیکی دارد و ژنهای ایجاد کننده از زمان تولد وجود دارند ولی بروز بیماری در قلب از سنین ۸ تا ۱۲ سالگی است. لذا نبود یافتههای قلبی در سنین پایین تر از این نمی تواند دلیلی بر عدم ابتلا به بیماری باشد.
این بیماری معمولاً تا ۱۸ سالگی پایدار می شود و شدّت آن به حداکثر می رسد. اگر فردی تا سنین بلوغ یافتههای قلبی HCM را نداشته باشد، احتمال ابتلا در سالهای بعدی بسیار کم است.
با این حال بسیاری از بیماران از بیماری خود اطلاعی ندارند. علّت این موضوع این است که اغلب افراد با کاردیومیوپاتی بدون علامت هستند و صرفاً در برسی های قلبی به دلایل دیگر و از روی تغییرات نوار قلب و اکوکاردیوگرافی است که بیماری تشخیص داده می شود.
خطر کاردیومیوپاتی هیپرتروفیک چیست؟
این بیماری شیوع متوسطی دارد و در اغلب موارد هم بی علامت است یا افراد مبتلا به آن علایم خفیف و غیر اختصاصی مانند تنگی نفس گاهگاهی را تجربه می کنند. با این حال HCM می تواند از چند جنبه مهم باشد:
علایم بیماری
یکی از مهمترین علایم بیماری مربوط به ضخامت بیش از اندازه دیوارههای قلب است. در این افراد قلب در زمان استراحت به دلیل سفت شدن دیواره قلب و از دست رفتن قدرت کمپلیانس و پذیرش قلب خون کافی را در خود جای نمی دهد و لذا هم در مان انقباض و سیستول خون کمی برای بیرون رفتن از قلب وجود دارد و هم به دلیل پس زدن خون به ریهها افراد در زمان استراحت یا با کوچکترین فعالیتی دچار تنگی نفس و خستگی می شوند.
آریتمی
مهمترین خطر بیماری کاردیومیوپاتی هیپرتروفیک، ایجاد آریتمی است. این افراد بصورت ناگهانی و بدون علایم قبلی دچار تاکیکاردی بطنی و فیبریلاسیون بطنی می شوند که می تواند به ایست قلبی و مرگ ناگهانی قلبی منجر شود.
با توجه به اینکه این نوع از آریتمی در افراد جوان و افراد ورزشکار روی می دهد، لذا این بیماری از اهمیت زیادی به ویژه در افراد جوان فعال و افرادی که تصمیم به ورزش حرفهای دارند برخوردار است.
انتقال به نسل بعدی
یکی از مهمترین دغدغههای افراد مبتلا به HCM انتقال ژن بیماری به فرزندان است. تا نیمی از فرزندان افرادی که این بیماری را دارند، در آینده به کاردیومیوپاتی هیپرتروفیک مبتلا خواهند شد. بنابراین لازم است افراد مراقب علایم فرزندان بوده و بعد از ۸ سالگی بصورت دورهای نوار قلب و اکوکاردیوگرافی انجام دهند.
درمان HCM چیست؟
اساس بیماری چون ژنتیکی است، درمان قطعی ندارد اگرچه جدیداً مطالعاتی بر روی ژن درمانی درحال انجام است.
کنترل بیماری بر دو قسمت استوار است:
کنترل علایم
در مورد علایم بیماری بیشتر تمرکز بر روی بهبود علایم تنگی نفس و درد قفسه سینه است. برای کنترل علایم از راههای مختلفی می توان استفاده کرد:
درمان با داروها
داروهای مختلفی برای کنترل علایم این بیماران وجود دارد مانند داروهای بتابلوکر، کلسیم بلوکر، داروهای ادرار آور، داروهای ضدّ آریتمی مانند دیزوپیرامید.
استفاده از پیس میکر
پیس میکر یا ضربان سازهای دو حفرهای در سالهای گذشته برای کنترل علایم این بیماران مورد استفاده قرار می گرفت ولی امروزه اگرچه بازهم استفاده می شوند ولی از میزان ان کاسته شده است. علت این امر نتایج مطالعات علمی و ابداع روشهای بهتر برای کنترل علایم در افراد مبتلا به کاردیومیوپاتی هیپرتروفیک است.
سپتال ابلیشن با الکل
در این روش عضله اضافه قلب به ویژه در ناحیه بالای سپتوم و قسمت خروجی قلب با استفاده از تزریق الکل سوزانده شده و از بین میرود. در این روش که برای بیماران با انسداد خروجی قلب یا HOCM مورد استفاده قرار می گیرد با استفاده از آنژیوگرافی مقدار مشخصی از الکل از راه عروق کرونر به داخل سپتوم تزریق می شود که در اثر آن از حجم عضله قلب کاسته می شود.
جراحی قلب
جراحی قلب یکی از روشهای مؤثر در کنترل علایم این بیماران است. جراحی میکتومی که اصطلاحاً برداشتن ضخامت بیش از حد سپتوم قلب در ناحیه خروجی قلب است، صرفاً در افراد با انسداد خروجی بطن HOCM و افرادی که به درمانهای دارویی جواب نمی دهند، توصیه می شود.
کنترل آریتمی
مهمترین خطر بیماری کاردیومیوپاتی هیپرتروفیک آریتمی و ایست قلبی است. با توجه به اینکه عضلات این بیماران هر لحظه مستعد آریتمی و ایست ناگهانی قلبی است، لازم است اقدامات پیشگیرانه در مورد این افراد انجام شود.
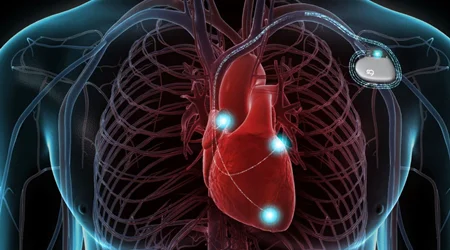
در حال حاضر بهترین و شاید تنها راه کنترل آریتمی در این بیماران, تعبیه دستگاه شوک دهنده قلبی یا ICD است. ICD دستگاهی است که در زیر پوست ناحیه شانه کار گذاشته می شود و بصورت مداوم عملکرد قلب را پایش می کند تا در صورت بروز آریتمی قلبی، شوک بدهد.
تشخیص افراد پرخطر از نظر احتمال بروز آریتمی در آینده و اینکه چه افرادی باید از قبل دستگاه ICD دریافت کنند به عوامل متعدد و مختلفی بستگی دارد و پزشکان بعد از بررسی های دقیق و لحاظ کردن شرایط بالینی و بیماری در صورت لزوم به بیماران توصیه به تعبیه دستگاه ICD می کنند.



دیدگاههای بازدیدکنندگان
 ایمان
ایمان
412 روز پیشسلام ممنون بابت مطلب جامع و کاملتون
ارسال پاسخاگر امکانش هست کمی بیشتر در مورد اینکه چه کارهایی اگر انجام بدیم این بیماری تشدید پیدا میکنه هم صحبت بشه
 مدیر سایت
مدیر سایت
410 روز پیشبا سلام
ارسال پاسخحتما
 بی نام
بی نام
156 روز پیشسلام خسته نباشید ما یه دختر پنجاه روزه داریم که دکتر اطفال گفتن یه صدای اضافه در قلبش میاد حالا اکو انجام داده دکتر میگه بیماری hcmاست ممنون میشم برامون توضیح بدین ایا قابل درمان هست یا اگه نه تا چند وقت عمر دارن خیلی نگرانیم
ارسال پاسخ مدیر سایت
مدیر سایت
156 روز پیشسلام
ارسال پاسخشروع HCM قبل از 8 سالگی بعید است. بنظر تشخیص درستی نیست و بهتر است در جای دیگری بررسی نمایید.
 عبداله قربانزاده
عبداله قربانزاده
151 روز پیشبا سپاس از مطالب ارزنده وآگاهی دهنده تان
ارسال پاسخکه در اختیار مردم قرار می دهید بخصوص HCMوکنترل آن در فرزندان در سنین بلوغ وبعد آن ارزشمند بود
 جعفر حسین زاده
جعفر حسین زاده
116 روز پیشباسلام واحترام،ضمن تشکر از مطلب مفیدی که نوشتیدمن مردی۵۵ساله هستم، که فشارخونم ۱۰روی ۶ هستش، هیچگونه ریسک فاکتور اعم از چربی خون ،دیابت ، غلظت خون و... ندارم وهروز ۸کیلومترپیاده روی میکنم.متاسفانه نگران hcm هستم هرچند که متخصص قلبم میگه لب مرزی و خطری نیست ومرتب تحت نظر پزشک متخصصم، هیچ دارویی هم مصرف نمیکنم.اندازه سپتوم۵.۸بوده آیااحتمال افزایش این ضخامت هست.درضمن من درجوانی وزنه برداربود.تشکر ازپاسخگوییتان
ارسال پاسخ مدیر سایت
مدیر سایت
115 روز پیشسلام
ارسال پاسخباید اکو بشوید و بررسی قلبی شوید.
 سجاد
سجاد
70 روز پیشhypertrabeculated lv apex without essential criteria for lv noncompaction
ارسال پاسخMild MR
Mild TR
Mild PI
سلام.این جواب اکوی منه.میتونین بگین مشکل چیه؟ممنون میشم
 مدیر سایت
مدیر سایت
70 روز پیشسلام
ارسال پاسخاین اطلاعات کافی نیست ولی به معنی ضخامت قلب در اثر مواردی مانند فشارخون بالا است.
 امیر ۲۸
امیر ۲۸
29 روز پیشسلام و خدا قوت
ارسال پاسخخیلی مفید بود مطلبتون واقعا ممنونم
من امیر هستم ۲۸ ساله که در سن ۱۲ سالگی غش کردم و بعد از مراجعه به پزشک مشخص شد که بیماری hcm دارم و بعد اون اتفاق از دستگاه icd استفاده میکنم(بیمارستان شهید رجایی تهران دکتر حق جو)
در حالت عادی مشکلی ندارم ولی تا فعالیت میکنم دچار درد قفسه سینه میشم
خیلی دنبال درمان این بیماریم هستم و اینکه از این دستگاه icd خلاص شم
کجا و نزد چه دکتری میتونم برم که از روش ابلیشن با الکل شاید درمان شم؟؟؟
🌹
 مدیر سایت
مدیر سایت
28 روز پیشسلام
ارسال پاسخاگر علایم انسدادی در خروجی بطن باشد، می توان اقدام کرد تا با ابلیشن سپتوم انسداد بهتر شود و این کار رو من انجام میدهم.
در مورد باتری قلب با توجه به سابقه کاهش هوشیاری توجه کنید که حتی با ابلیشن هم بهتر است باتری باشد و اگر برای نداشتن ICD این کار رو انجام می دهید، صحیح نیست.